Tendinite ou tendinose ?
Devenu au même titre que la pubalgie un des syndromes fourre-tout, le diagnostic de “tendinite” demeure trop souvent un diagnostic de facilité. Contrairement aux apparences, il demeure d’un pronostic bien souvent incertain.
Mais pourquoi autant de différence pour, à priori, une même pathologie ? Peut-être parce qu’il ne s’agit pas de la même atteinte.
Si cette pathologie demeure « bénigne » sur le plan thérapeutique médical, elle est handicapante pour mes patients sportif qui en souffrent, les exposants aux risques de chronicité.
Suffisamment d’études permettent à ce jour d’avancer le fait que le terme tendinite doit être effacé, et remplacé par des termes de lésion. Il est alors nécessaire et indispensable d’acquérir une meilleure connaissance de l’anatomopathologie de ces lésions qui devrait nous mener à une démarche thérapeutique plus efficace.
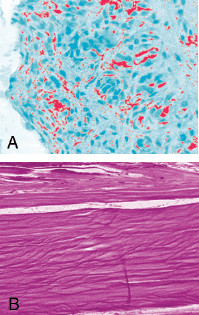
B – tendon sain
Une étude a été réalisée en 1999 à Washington afin de déterminer l’histopathologie -études des tissus- des différents types de blessures tendineuses pour en clarifier la classification et ainsi maximiser l’efficacité des traitements.
Ils divisent tout d’abord les blessures tendineuses en 2 catégories principales :
- Celles qui impliquent une blessure aigüe, et/ou de nature traumatique -tendinite-
- chronique provoquée par des événements microtraumatiques entraînant une dégénérescence prématurée du tendon -qualifiés de Tendinose-
Le terme de tendinopathie vous le comprenez donc serra plus adapté que le terme tendinite au «ite» qui a trop souvent bon dos. Les informations anatomiques, morphologiques et fonctionnelles nous permettent donc d’envisager un diagnostic précoce à un stade où les nouvelles thérapeutiques peuvent enrayer une évolution vers des lésions irréversibles. La difficulté sera de savoir différencier les lésions inflammatoires des lésions dégénératives et traumatiques, afin d’adapter parfaitement le traitement à la pathologie.
Une meilleure connaissance de l’anatomopathologie de ces lésions nous mènera à une démarche thérapeutique plus efficace.
Utilisons la même terminologie :
La Tendinite : terme utilisé pour décrire les symptômes douloureux localisés sur un tendon ou dans les environs de celui-ci.
Tendinopathie : terme regroupant plusieurs types d’atteintes tendineuses siégeant
- dans le corps du tendon : tendinose,
- au niveau de insertions tendineuses : enthésopathies,
- au niveau des annexes : les paraténonites. Celles–ci sont les seules véritables lésions inflammatoires et comprennent :
- les péritendinites au niveau de la gaine conjonctive péritendineuse,
- les ténosynovites au niveau de la gaine synoviale,
- les bursites des bourses séreuses juxta tendineuses.
Tendinopathie exogène et endogène « Stanish » : on distingue les tendinopathies exogènes par le facteur microtraumatique extérieur au tendon (contusion), des endogènes causées par des tractions répétées provoquant des lésions au sein de la chaîne os-tendon-muscle.
Tendinopathie et enthésopathie : en général les échographes utilisent une terminologie différente, le terme « tendinose » est généralement peu utilisé. Les termes employés sont tendinopathie sous différentes formes, et d’enthésopathie.
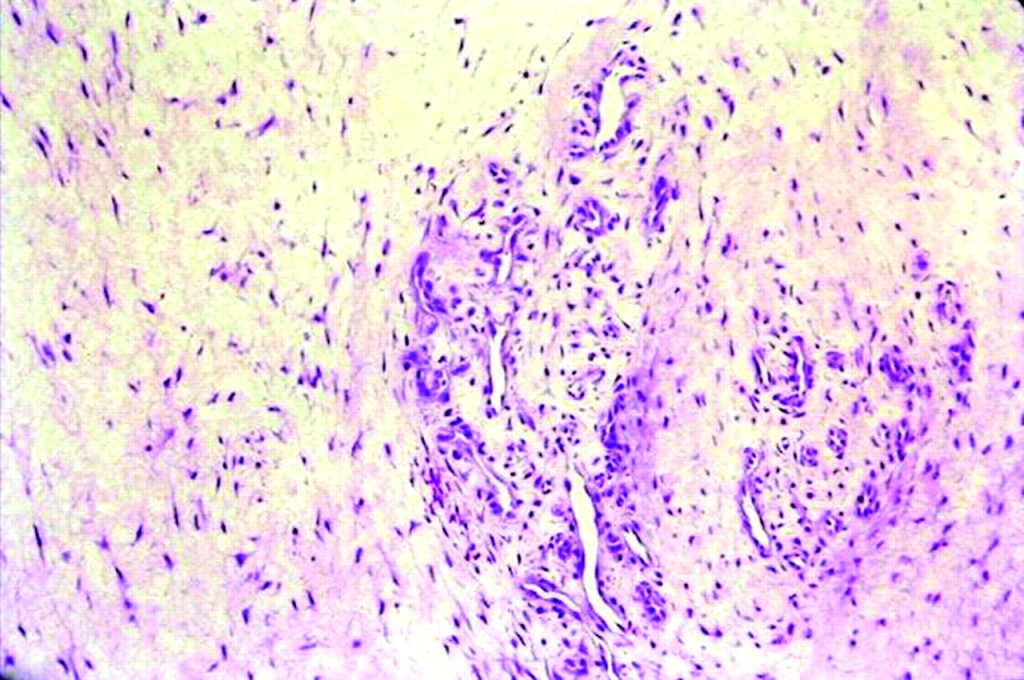 Le pronostic de réhabilitation est moins bon dans les cas de tendinose que dans les cas de tendinite. Ainsi, lorsque le patient se présente tôt après une première apparition de signes et symptômes cliniques, la récupération s’effectue habituellement en moins de deux semaines pour une tendinite et en 6-10 semaines pour une tendinose. Lorsque le patient se présente dans un état plus chronique, il faut prévoir de 4 à 6 semaines de récupération pour une tendinite et 3 à 6 mois pour une tendinose (Khan 2000).
Le pronostic de réhabilitation est moins bon dans les cas de tendinose que dans les cas de tendinite. Ainsi, lorsque le patient se présente tôt après une première apparition de signes et symptômes cliniques, la récupération s’effectue habituellement en moins de deux semaines pour une tendinite et en 6-10 semaines pour une tendinose. Lorsque le patient se présente dans un état plus chronique, il faut prévoir de 4 à 6 semaines de récupération pour une tendinite et 3 à 6 mois pour une tendinose (Khan 2000).
L’échec du traitement conservateur est plus grand pour les tendinoses que pour les tendinites et nécessite plus souvent une chirurgie (Nirschl 1974). Le traitement est basé tout d’abord sur des techniques anti-inflammatoires pour la tendinite, alors qu’il vise à augmenter la synthèse, la maturation et la force du collagène dans les cas de tendinose.
Ces traitements se font dans un programme global de rééducation comprenant le traitement médical, une diminution de la fréquence ou de l’intensité des charges à l’origine du problème, des corrections biomécaniques à l’aide d’orthèses ou d’apprentissage d’un meilleur geste, les agents physiques et les exercices.
Sous observations microscopiques, on remarque plusieurs différences entre un tendon souffrant de tendinopathie chronique et un tendon normal (Astrom 1995, Kraushaar 1999, Uhthoff 1997). Ainsi dans les cas de tendinopathies chronique on retrouvent généralement une perte de la continuité du collagène, une hypervascularisation et une absence de cellules inflammatoires. À l’exception des cas de traumatisme bien identifié, la tendinite est plutôt rare et on se retrouve la plupart du temps avec une tendinose. Celle-ci est liée au vieillissement, à des micro-traumatismes ou à une insuffisance vasculaire.
Les lésions dégénératives de la tendinose ne sont pas assez importantes pour créer un état inflammatoire mais le cumul de celles-ci produisent un affaiblissement progressif du tendon.
Le diagnostic clinique différentiel d’une tendinite est difficile à faire avec certitude sans histopathologie (Jozsa 1997, Nichols 1992). Les tendinites chroniques sont même plus difficilement différenciables des tendinoses que des tendinites aiguës. Les tendinoses elles-mêmes consistent probablement en une variété de conditions touchant à la fois les cellules tendineuses, les fibres de collagène que les éléments non collagéniques de la matrice (Jozsa 1997). Ainsi, la tendinose peut être constituée d’un tissu cicatriciel faible, friable composé de fibres de collagène immature (Jozsa 1997, Nirschl 1979) ayant une perte de continuité (Khan 1999). Elle peut aussi être constituée d’un tissu durci, épais et rigide, caractéristique d’une dégénération hyaline (Selvanetti 1997).
Dans les cas de tendinites, il conviendra d’abord de circonscrire le phénomène inflammatoire. Par la suite, dès que la douleur le permettra, l’amélioration progressive de la force tensile du tendon devra se faire, en créant le moins d’irritation possible, ne visant au début qu’à mettre un peu de tension sur le tendon. Par la suite, les étirements et l’entraînement en endurance seront développés pour plus tard progresser vers l’entraînement de la force concentrique et éventuellement de la force eccentrique (mais demeurant toutefois sous maximaux par rapport à la force eccentrique maximale). Dans les cas de tendinite chronique, les cellules inflammatoires n’ont pénétré la zone de dégénération du tendon (Clancy 1982) et la guérison tarde alors à venir.
Certains auteurs croient que lors des tendinites chroniques, la stimulation d’un processus inflammatoire, par exemple par une incision lors d’une chirurgie, avec l’ASTM (Augmented Soft Tissue Mobilization, Davidson 1997, Gehlsen 1999) ou avec les générateurs ESWT (Extra-corporeal Shock Waves Therapy, Rompe 1996), pourrait aider à stimuler la régénération de la matrice du tendon (Mooney 1998). Ce phénomène pourrait aussi peut-être expliqué les effets suggérés des frictions de Cyriax ou des exercices eccentriques sur les tendinopathies.
Tous les agents physiques susceptibles d’accroître la production du collagène peuvent sans doute aider à la récupération des tendinoses. Celles-ci répondent particulièrement bien aux programmes de renforcement eccentrique (Alfredson 1998, Clement 1984, Curwin 1984, Fyfe 1992, Hölmich 1999, Jensen 1989, Niesen-Vertommen 1992 ) en autant que l’on garde en tête un temps réaliste de récupération.
TRAITEMENT NATUREL D’UNE TENDINOPATHIE
TRAITEMENT D’UNE ÉPAULE GELÉE
- Alfredson, H. et coll. : “Heavy-load eccentric calf muscle training for the treatment of chronic Achilles tendinosis”, Am J Sports Med, 26 : 360-366, 1988.
- Astrom, M. et A. Rausing : “Chronic Achilles tendinopathy : a survey of surgical and histopathologic findings”, Clin Orthop, 316 : 151-164, 1995.
- Clancy, W.G. : “Tendinitis and plantar fasciitis in runners”, dans Prevention and Treatments of Running Injuries, D’Ambrosia, R. et D. Drez Eds., Charles B. Slack, Thorofare, NJ, 1982.
- Clement, D.B. et coll. : “Achilles tendinitis and peritendinitis : etiology and treatment”, Am J Sports Med, 12 : 179-184, 1984.
- Curwin, S.L. et W.D. Stanish : Tendinitis : Its Etiology and Treatment, Toronto, Collamore Press, 1984.
- Davidson, C.J. et coll. : “Rat tendon morphologic and functional changes resulting from soft tissue mobilization”, Med Sci Sports Exer, 29 : 313-319, 1997.
- Fyfe, I. et W.D. Stanish : “The use of eccentric training and stretching in the treatment and prevention of tendon injuries”, Clin. Sports Med, 11 : 601-623, 1992.
- Gehlsen, G. et coll. : “Fibroblast response to variation in soft tissue mobilization pressure”, Med Sci Sports Exerc, 31 : 531-535, 1999.
- Hölmich, P. et coll. : “Effectiveness of active physical training as treatment for long-standing adductor-related groin pain in athletes : randomised trial”, Lancet, 353 : 439-443, 1999.
- Jensen, K. et R.P. Difabio : “Evaluation of eccentric exercise in treatment of patellar tendinitis”, Phys Ther, 69 : 211-214, 1989.
- Jozsa, L. et P. Kannus : Human Tendons : Anatomy, Physiology, and Pathology, Human Kinetics, Champaign, IL, 1997.
- Khan, K.M et coll. : “Histopathology of common tendonopathies : uptdate and implications for clinical management”, Sports Med, 27 : 393-408, 1999.
- Khan, K.M. et coll. : “Overuse tendinosis, not tendinitis”, Phys Sports Med, 28 : 38-48, version Internet.
- Kraushaar, Nirschl, « Tendinite ou tendinose » JBJS, 81-A, NO.2, 259-278, 1999
- Kraushaar, B.S. et R.P. Nirschl : “Tendinosis of the elbow (tennis elbow) : clinical features and findings of histological, immunohistochemical, and electron microscopy studies”, J Bone Joint Surg (Am), 81 : 269-278, 1999.
- Leadbetter, W.B. : “Cell-matrix response in tendon injury”, Clin Sports Med, 11 : 533-578, 1992.
- Mooney, V. : “Overuse syndromes of the upper extremity : rational and effective treatment”, J Musculoskel Med, 15 : 11-18, 1998.
- Nichols, C.E. : “Patellar tendon injuries”, Clin Sports Med, 11 : 807-813, 1992.
- Niesen-Vertommen S.L. et coll. : “The effect of eccentric versus concentric exercise un the management of Achilles tendonitis”, Clin J Sport Med, 2 : 109-113, 1992.
- Nirschl, R.P. : “The etiology and treatment of tennis elbow”, J Sports Med, 2 : 308, 1974.
- Nirschl, R.P. et F.A. Pettrone : “Tennis elbow : the surgical treatment of lateral epicondylitis”, J Bone Joint Surg (Am), 61 : 832-839, 1979.
- O’Brien, M. : “Functional anatomy and physiology of tendons”, Clin Sports Med, 11 : 505-520, 1992.
- Puddu, G. et coll. : “A classification of Achilles tendon disease”, Am J Sports Med, 4 : 145-150, 1976.
- Rompe, J.D. et coll. : “Analgesic effect of extracorporeal shock-wave therapy on chronic tennis elbow”, J Bone Joint Surg (Br), 78 : 233-237, 1996.
- Selvanitti, A. et coll. : “Overuse tendon injuries : basic science and classification”, Operative Tech Sports Med, 5 : 110-117, 1997.
- Uhthoff, H.K. et H. Sano : “Pathology of failure of the rotator cuff tendon”, Orthop Clin North Am, 28 : 31-41, 1997.
- Vilarta, R. et B. de C. Vidal : “Anisotropic and biomechanical properties of tendons modified by exercises and denervation : aggregation an macromolecular order in collagen bundles”, Matrix, 9 : 55-61, 1989.
[site_last_modified]
[author title=”Tendinite ou tendinose” author_id=”Spécialiste du traitement de la tendinite”]
